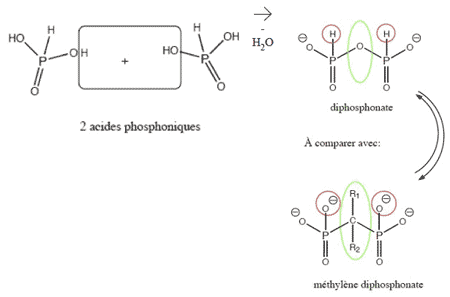
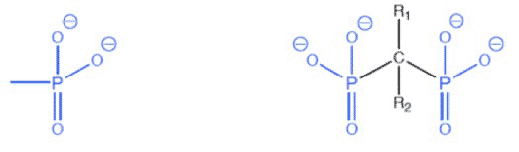
DES MOTS ET DES REMÈDES
Le Comité québécois d’étude du français médical (CQEFM) est né en 2000 d’un désir de réactiver un comité semblable qu’avait animé dans les années 1970 le Dr Jacques Boulay, dont le nom est lié au Prix de l’ambassadeur du français en médecine décerné par Médecins francophones du Canada. Présidé par le Dr Serge Quérin, il réunit médecins, traductrices et terminologues, et se penche sur diverses difficultés que peuvent présenter certains termes médicaux, tout particulièrement au Canada.
Composition du comité:
- Alice Arseneault, conseillère linguistique, Office québécois de la langue française
- Suzie Côté, traductrice
- Bernard Fruteau-de-Laclos, médecin
- Valeriya Lezhankina, conseillère linguistique, Office québécois de la langue française
- Martine Moresco, traductrice
- Vincent Nadon, médecin
- Michelle Pilon, traductrice
- Serge Quérin, médecin (président)
- Louis Thivierge, conseiller linguistique, Office québécois de la langue française